子宮アトニーは、子宮筋の収縮能力が厳しく制限されている場合に分娩後に発生する臨床状況です。子宮のアトニーの90%は、命にかかわる分娩後出血を引き起こします。子宮麻痺の治療は、子宮を刺激してできるだけ早く機能させることで、胎盤の残留物を排出するのに役立ち、出血性ショックの予防手順である出血も抑制します。
目次
- 子宮アトニー:危険因子
- 子宮アトニー:症状
- 子宮アトニー:薬物治療
- 子宮アトニーの外科的管理
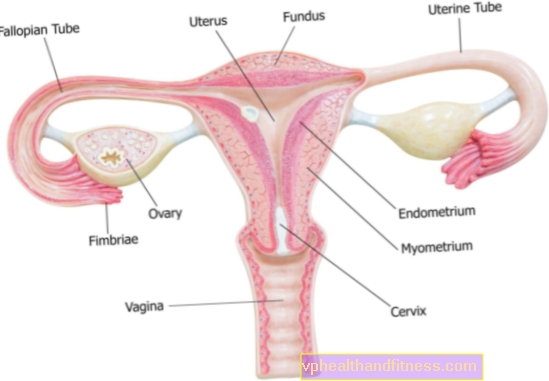
子宮アトニー(子宮麻痺、子宮低血圧)は、分娩後出血の主な原因です。子宮と血管床の異常な収縮は、急速な失血(満期妊娠では、総心拍出量の約1/5-血液の約1000 ml /分-胎盤循環に行きます)と出血性ショックを引き起こす可能性があります。
子宮アトニー:危険因子
子宮麻痺の発生の予測因子を確立する試みがなされました。妊娠中絶の方法は重要ではありません。この合併症は、自然な手段による出産後、鉗子による出産後、または従来の帝王切開後に同じ頻度で発生します。予測因子のリストには以下が含まれます。
- 子宮筋の過剰伸展:羊水過多症、胎児巨人児、多胎妊娠
- 陣痛:陣痛の誘発、長時間の陣痛、オキシトシンを使用した陣痛の誘発、胎盤の手動抽出
- 子宮の緊張に直接影響を与える製剤、すなわちβ模倣薬、ニフェジピンの使用-早産の治療に比較的よく使用されます
- その他:産科出血、肥満、子宮筋腫の病歴
子宮麻痺の危険因子が存在すると、産科医は分娩中の病状を防ぐための対策を講じる必要があります。
これには、分娩の第3ステージまたは出産後の臍帯の早期の緊張時に子宮筋を収縮させる薬剤の投与が含まれます。
オキシトシンの予防的投与は専門家の間で多くの議論の対象となっており、その結果、オキシトシンの実際の投与は異常な子宮収縮の結果としての分娩後出血の可能性を減らすことが確立された。
また読んでください:妊娠中のクラミジア-あなたのテストを終わらせてください。クラミジア症のリスクは何ですか?臍帯の問題は妊娠と出産の合併症を引き起こします子宮の破裂:原因、症状、治療子宮アトニー:症状
出産後に適切に収縮した子宮は硬く、非常にコンパクトで、隣接する構造から明確に境界が定められており、前後に平らになっています。
一方、子宮アトニーは、過度の弛緩と明確な境界を確立できないことを特徴とします。血液は子宮腔に集まり、子宮腔をさらに伸ばします。
このタイプの出血では、子宮腔を埋める血液の量がはるかに多いため、子宮腔を出る血液量の評価は実際に失われた血液量と一致しないことに注意する必要があります。出血に加えて、他の臨床症状には以下が含まれます:
- 血餅が多い産褥排泄物
- 頻脈
- 低血圧
- 弱点
- 時々失神、意識喪失
子宮筋麻痺による出血は、他の出血の原因、つまり子宮頸部または膣円蓋の領域での分娩後の損傷と区別する必要があります。血液疾患(血友病AまたはB、フォンウィルブランド病)は除外する必要があります。
子宮アトニー:薬物治療
治療手順の目的は、子宮を刺激して子宮腔を収縮させ、できるだけ早く空にすることです。その結果、胎盤の残骸が排出されるだけでなく、出血も抑制されます。
多くの場合、このような重大な失血は、同等の輸血量を示しています。ファーストライン治療は薬理学的治療です。
最も一般的に使用される薬物には、オキシトシン、カルベトシン、ミソプロストールが含まれます。最も頻繁に選択されるのは、オキシトシンであり、持続注入として投与されます。
臨床効果は60分まで続きます。薬物の過剰摂取は重度の頭痛、嘔吐、けいれん、そして極端な場合には意識障害によって現れる水中毒を引き起こします。したがって、水分補給を避けるために、体液のバランスを制御することが重要です。
子宮アトニー:薬物治療
- 子宮腔の修正-過剰な失血の他の原因、つまり子宮頸部への外傷、および胎盤の残りから子宮腔を空にすることを探す
- 子宮タンポナーデ-無効な薬理学的治療後の患者では考慮すべきですが、タンポナーデのツールはバクリバルーンですが、バルーンの配置は問題になりません-300-500 mlで満たすだけで十分です。探索的開腹術
- 子宮マッサージ-子宮床の高さに産科医の手が置かれ、両手変形の場合、内手が前膣前庭を圧迫します
- 探索的開腹術-シェルを介さずに子宮筋の直接マッサージを可能にし、そのおかげで子宮筋に直接プロスタグランジンを注入して収縮を加速させることができます-そのような処置が効果的でないことが判明した場合、適切な圧力によって出血を止める止血縫合を行う必要があります;出血を減らすために使用される縫合糸はB-Lynch縫合糸と呼ばれ、その本質は子宮の前壁を背中に近づけることであり、これにより一定の圧力が確保されます
最後の手段は子宮の摘出であり、他の形態の治療法が失敗した場合の最後の手段としてのみ実行されるべきです。いずれの場合も、手順を開始する前に、彼女の将来の母親の計画について患者と話し合う必要があります。